Γενικότητα
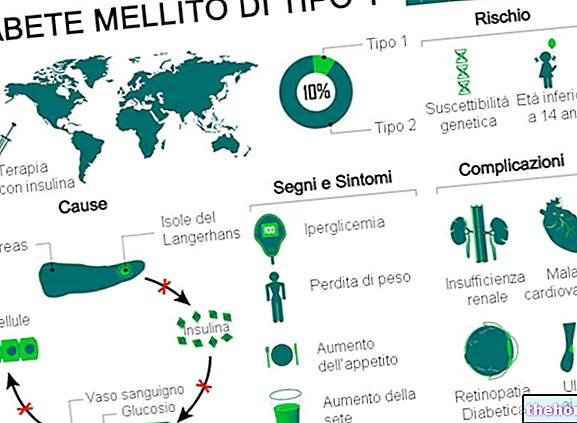
Ο σακχαρώδης διαβήτης τύπου 1 είναι μια μεταβολική διαταραχή που προκαλείται από έλλειψη (ή σοβαρή ανεπάρκεια) ινσουλίνης, μιας ορμόνης που παράγεται από το πάγκρεας.
Τα κλασικά συμπτώματα αφορούν κυρίως αυξημένη ούρηση, δίψα και όρεξη και απώλεια βάρους.

Οι υποκείμενες αιτίες αυτής της αυτοάνοσης αντίδρασης είναι ελάχιστα κατανοητές. υποτίθεται ότι μπορεί να είναι γενετικού τύπου ή ενδογενούς ή εξωγενούς στρες.
Η κύρια δοκιμή που επιτρέπει τη διάγνωση του σακχαρώδους διαβήτη τύπου 1 και τη διάκριση από τον διαβήτη τύπου 2, βασίζεται στην αναζήτηση των αυτοαντισωμάτων που εμπλέκονται στην αυτοάνοση αντίδραση.
Για να ζήσει, ο διαβήτης τύπου 1 απαιτεί τη χορήγηση εξωγενούς ινσουλίνης, δηλαδή συνθετικής μορφής της ορμόνης, παρόμοιας με τη φυσική. Αυτή η θεραπεία πρέπει να ακολουθείται επ 'αόριστον και, γενικά, δεν θέτει σε κίνδυνο τις κανονικές καθημερινές δραστηριότητες. Όλοι οι διαβητικοί τύπου 1 εκπαιδεύονται και εκπαιδεύονται στην αυτοδιαχείριση της φαρμακευτικής θεραπείας με ινσουλίνη.
Αν αφεθεί χωρίς θεραπεία, ο σακχαρώδης διαβήτης τύπου 1 προκαλεί διάφορες σοβαρές επιπλοκές, οξείες και χρόνιες. Άλλες επιπλοκές του σακχαρώδους διαβήτη τύπου 1 έχουν παράπλευρο χαρακτήρα και βασίζονται κυρίως στην υπογλυκαιμία που προκαλείται από τη χορήγηση υπερβολικής δόσης ινσουλίνης.
Ο σακχαρώδης διαβήτης τύπου 1 αντιπροσωπεύει το 5-10% των συνολικών περιπτώσεων διαβήτη παγκοσμίως.
Πάγκρεας και σακχαρώδης διαβήτης τύπου 1
Σύντομη Ανατομική-Λειτουργική Ανάκληση
Το πάγκρεας είναι ένα αδενικό όργανο που παρεμβαίνει υποστηρίζοντας το πεπτικό σύστημα και το ενδοκρινικό σύστημα των σπονδυλωτών.
Στους ανθρώπους, βρίσκεται στην κοιλιακή κοιλότητα, πίσω από το στομάχι.
Είναι ένας ενδοκρινικός αδένας που παράγει αρκετές σημαντικές ορμόνες, συμπεριλαμβανομένης της ινσουλίνης, της γλυκαγόνης, της σωματοστατίνης και του παγκρεατικού πολυπεπτιδίου.
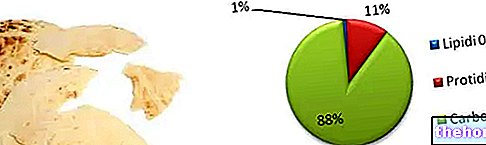
Παίζει επίσης εξωκρινικό ρόλο, καθώς εκκρίνει ένα χωνευτικό χυμό που περιέχει συγκεκριμένα ένζυμα για την πέψη των υδατανθράκων, των πρωτεϊνών και των λιπιδίων στο κυμάτιο.
Στον σακχαρώδη διαβήτη τύπου 1, διακυβεύεται μόνο η ενδοκρινική λειτουργία της ινσουλίνης.
Η παθοφυσιολογία
Ο τύπος 1 (επίσης γνωστός ως T1D) είναι μια μορφή σακχαρώδους διαβήτη που προκαλείται από την αυτοάνοση βλάβη των βήτα κυττάρων του παγκρέατος. Μόλις υποστούν βλάβη, αυτά τα κύτταρα δεν παράγουν πλέον ινσουλίνη, ανεξάρτητα από τους παράγοντες κινδύνου και τις αιτιολογικές οντότητες.
Στο παρελθόν, ο σακχαρώδης διαβήτης τύπου 1 αναφερόταν επίσης ως ινσουλινοεξαρτώμενος ή νεανικός διαβήτης, αλλά σήμερα αυτοί οι ορισμοί θεωρούνται θεμελιωδώς λανθασμένοι ή ελλιπείς.
Οι επιμέρους αιτίες του σακχαρώδους διαβήτη τύπου 1 μπορεί να σχετίζονται με διάφορες παθοφυσιολογικές διεργασίες που, με τη σειρά τους, καταστρέφουν τα βήτα κύτταρα του παγκρέατος. Η διαδικασία πραγματοποιείται μέσω αυτών των βημάτων:
- Επιστράτευση αυτοαντιδραστικών βοηθητικών Τ κυττάρων CD4 και κυτταροτοξικών Τ κυττάρων CD8
- Στρατολόγηση αυτοαντισωμάτων Β
- Ενεργοποίηση του έμφυτου ανοσοποιητικού συστήματος.

Αιτίες
Τα αίτια του σακχαρώδους διαβήτη τύπου 1 είναι άγνωστα.
Αρκετές επεξηγηματικές θεωρίες έχουν αναπτυχθεί και οι αιτίες μπορεί να είναι μία ή περισσότερες από αυτές που πρόκειται να απαριθμήσουμε:
- Γενετική προδιάθεση
- Παρουσία διαβητογόνου ενεργοποιητή (ανοσολογικός παράγοντας)
- Έκθεση σε αντιγόνο (π.χ. ιός).
Γενετική και κληρονομικότητα
Ο σακχαρώδης διαβήτης τύπου 1 είναι μια ασθένεια που περιλαμβάνει περισσότερα από 50 γονίδια.
Ανάλογα με τον τόπο ή τον συνδυασμό των τόπων, η νόσος μπορεί να είναι: κυρίαρχη, υπολειπόμενη ή ενδιάμεση.
Το ισχυρότερο γονίδιο είναι το IDDM1 και βρίσκεται στο χρωμόσωμα 6, πιο συγκεκριμένα στην περιοχή χρώσης 6p21 (τάξη MHC II). Ορισμένες παραλλαγές αυτού του γονιδίου αυξάνουν τον κίνδυνο μείωσης του χαρακτηριστικού ιστοσυμβατότητας τύπου 1. Αυτά περιλαμβάνουν: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 και DQB1 0201, τα οποία είναι πιο κοινά σε πληθυσμούς της Ευρώπης και της Βόρειας Αμερικής. Αξιοσημείωτο είναι ότι ορισμένοι φαίνεται να παίζουν προστατευτικό ρόλο.
Ο κίνδυνος ενός παιδιού να αναπτύξει σακχαρώδη διαβήτη τύπου 1 είναι:
- 10% αν επηρεαστεί ο πατέρας
- 10% αν επηρεαστεί ο αδελφός
- 4% εάν η μητέρα επηρεάζεται και ήταν 25 ετών ή μικρότερη κατά τον τοκετό
- 1% εάν η μητέρα έχει προσβληθεί και ήταν άνω των 25 ετών κατά τον τοκετό.
Περιβαλλοντικοί παράγοντες
Οι περιβαλλοντικοί παράγοντες επηρεάζουν την έκφραση του σακχαρώδους διαβήτη τύπου 1.
Για μονοζυγωτικά δίδυμα (που έχουν την ίδια γενετική κληρονομιά), όταν το ένα από τα δύο επηρεάζεται από τη νόσο, το άλλο έχει μόνο 30-50% πιθανότητες να την εκδηλώσει. Αυτό σημαίνει ότι στο 50-70% των περιπτώσεων η νόσος προσβάλλει μόνο ένα από τα δύο πανομοιότυπα δίδυμα.Ο λεγόμενος δείκτης συμφωνίας είναι μικρότερος από 50%, υποδηλώνοντας μια ΠΟΛΥ σημαντική «περιβαλλοντική επιρροή.
Άλλοι περιβαλλοντικοί παράγοντες αναφέρονται στην κατοικημένη περιοχή. Ορισμένες ευρωπαϊκές περιοχές, στις οποίες κατοικούν Καυκάσιοι πληθυσμοί, έχουν 10 φορές μεγαλύτερο κίνδυνο εμφάνισης από πολλές άλλες. Σε περίπτωση μετεγκατάστασης, ο κίνδυνος φαίνεται να αυξάνεται ή να μειώνεται με βάση τη χώρα προορισμού.
Ο ρόλος των ιών
Μια θεωρία σχετικά με τα αίτια εμφάνισης του σακχαρώδους διαβήτη τύπου 1 βασίζεται στην παρέμβαση ενός ιού. Αυτό θα πυροδοτήσει το ανοσοποιητικό σύστημα το οποίο, για ακόμη μυστηριώδεις λόγους, καταλήγει να επιτίθεται και στα βήτα κύτταρα του παγκρέατος.
Η ιογενής οικογένεια Κοξάκι, στον οποίο ανήκει ο ιός της ερυθράς, φαίνεται να εμπλέκεται σε αυτόν τον μηχανισμό, αλλά τα στοιχεία δεν είναι ακόμη επαρκή για να το αποδείξουν. Στην πραγματικότητα, αυτή η ευαισθησία δεν επηρεάζει ολόκληρο τον πληθυσμό και μόνο ορισμένα άτομα που επηρεάζονται από ερυθρά αναπτύσσουν σακχαρώδη διαβήτη τύπου 1.
Αυτό πρότεινε κάποια γενετική ευπάθεια και, δεν αποτελεί έκπληξη, η κληρονομική τάση συγκεκριμένων γονότυπων HLA εντοπίστηκε. Ωστόσο, ο συσχετισμός και ο αυτοάνοσος μηχανισμός τους παραμένουν παρεξηγημένοι.
Χημικά και φάρμακα
Ορισμένες χημικές ουσίες και ορισμένα φάρμακα καταστρέφουν επιλεκτικά τα κύτταρα του παγκρέατος.
ο πυρινουρόνη, ένα μυοκτόνο που κυκλοφόρησε το 1976, καταστρέφει επιλεκτικά τα κύτταρα βήτα του παγκρέατος προκαλώντας σακχαρώδη διαβήτη τύπου 1. Αυτό το προϊόν αποσύρθηκε από τις περισσότερες αγορές στα τέλη της δεκαετίας του 1970, αλλά όχι παντού.
Εκεί στρεπτοζοτοκίνη, ένας αντιβιοτικός και αντικαρκινικός παράγοντας που χρησιμοποιείται στη χημειοθεραπεία για τον καρκίνο του παγκρέατος, σκοτώνει τα βήτα κύτταρα του οργάνου στερώντας του την ενδοκρινή ικανότητα για ινσουλίνη.
Συμπτώματα
Τα κλασικά συμπτώματα του σακχαρώδους διαβήτη τύπου 1 περιλαμβάνουν:
- Πολυουρία: υπερβολική ούρηση
- Πολυδιψία: αυξημένη δίψα
- Ξεροστομία: ξηροστομία
- Πολυφαγία: αυξημένη όρεξη
- Χρόνια κόπωση
- Αδικαιολόγητη απώλεια βάρους.
Οξείες Επιπλοκές
Πολλοί διαβητικοί τύπου 1 διαγιγνώσκονται με την εμφάνιση ορισμένων επιπλοκών τυπικών της νόσου, όπως:
- Διαβητική κετοξέωση
- Μη κετωτικό υπερωσμωτικό-υπεργλυκαιμικό κώμα.
Διαβητική κετοξέωση: Πώς εμφανίζεται;
Η κετοξέωση του σακχαρώδους διαβήτη τύπου 1 συμβαίνει λόγω της συσσώρευσης κετονικών σωμάτων.
Πρόκειται για μεταβολικά απόβλητα που προκαλούνται από την κατανάλωση λιπών και αμινοξέων για ενεργειακούς σκοπούς. Αυτή η περίσταση εκδηλώνεται από την έλλειψη ινσουλίνης και το επακόλουθο έλλειμμα γλυκόζης στους ιστούς.
Τα σημεία και τα συμπτώματα της διαβητικής κετοξέωσης περιλαμβάνουν:
- Ξερόδερμα: ξηρό δέρμα
- Υπεραερισμός και ταχυπνοία: βαθιά και γρήγορη αναπνοή
- Υπνηλία
- Κοιλιακό άλγος
- Έκανε ρετσέ.
Μη κετωτικό Υπερσμοριακό-Υπεργλυκαιμικό Κώμα
Πολύ συχνά προκαλείται από "μόλυνση" ή από λήψη φαρμάκων παρουσία σακχαρώδους διαβήτη τύπου 1, έχει θνησιμότητα έως και 50%.
Ο παθολογικός μηχανισμός παρέχει:
- Υπερβολική γλυκαιμική συγκέντρωση
- Έντονο νεφρικό φιλτράρισμα για απέκκριση γλυκόζης
- Έλλειψη ενυδάτωσης.
Συχνά εμφανίζεται με την εμφάνιση εστιακών ή γενικευμένων κρίσεων.
Χρόνιες Επιπλοκές
Οι μακροπρόθεσμες επιπλοκές του σακχαρώδους διαβήτη τύπου 1 σχετίζονται κυρίως με μακρο και μικρο αγγειοπάθειες (επιπλοκές των αιμοφόρων αγγείων).
Οι επιπλοκές του κακώς διαχειριζόμενου σακχαρώδους διαβήτη τύπου 1 μπορεί να περιλαμβάνουν:
- Αγγειακές παθήσεις της μακροκυκλοφορίας (μακροαγγειοπάθειες): εγκεφαλικό επεισόδιο, έμφραγμα του μυοκαρδίου
- Αγγειακές παθήσεις της μικροκυκλοφορίας (μικροαγγειοπάθειες): αμφιβληστροειδοπάθειες, νεφροπάθειες και νευροπάθειες
- Άλλα, που σχετίζονται ή δεν σχετίζονται με τα παραπάνω: διαβητική νεφρική ανεπάρκεια, ευαισθησία σε λοιμώξεις, ακρωτηριασμός διαβητικού ποδιού, καταρράκτης, λοιμώξεις του ουροποιητικού συστήματος, σεξουαλική δυσλειτουργία κ.λπ.
- Κλινική κατάθλιψη: στο 12% των περιπτώσεων.
Η παθολογική βάση των μακροαγγειοπαθειών είναι αυτή της αθηροσκλήρωσης.
Ωστόσο, οι καρδιαγγειακές παθήσεις και η νευροπάθεια μπορούν επίσης να έχουν αυτοάνοση βάση. Για αυτόν τον τύπο επιπλοκών, οι γυναίκες έχουν 40% υψηλότερο κίνδυνο θανάτου από τους άνδρες.
Λοιμώξεις του ουροποιητικού συστήματος
Τα άτομα με σακχαρώδη διαβήτη τύπου 1 εμφανίζουν αυξημένο ποσοστό λοιμώξεων του ουροποιητικού συστήματος.
Ο λόγος είναι η δυσλειτουργία της ουροδόχου κύστης που σχετίζεται με τη διαβητική νεφροπάθεια. Αυτό μπορεί να προκαλέσει μείωση της ευαισθησίας, η οποία, με τη σειρά της, οδηγεί σε αύξηση της κατακράτησης ούρων (παράγοντας κινδύνου για λοιμώξεις).
Σεξουαλική δυσλειτουργία
Η σεξουαλική δυσλειτουργία είναι συχνά αποτέλεσμα φυσικών παραγόντων (όπως νευρική βλάβη και / ή κακή κυκλοφορία) και ψυχολογικών παραγόντων (όπως άγχος και / ή κατάθλιψη που προκαλείται από τις απαιτήσεις της νόσου).
- Αρσενικά: τα πιο συνηθισμένα σεξουαλικά προβλήματα στα αρσενικά είναι οι δυσκολίες στύσης και εκσπερμάτωσης (ανάδρομη επιπλοκή).
- Γυναίκες: Στατιστικές μελέτες έχουν δείξει την ύπαρξη σημαντικής συσχέτισης μεταξύ σακχαρώδους διαβήτη τύπου 1 και σεξουαλικών προβλημάτων στις γυναίκες (αν και ο μηχανισμός είναι ασαφής).Οι πιο συχνές δυσλειτουργίες περιλαμβάνουν μειωμένη ευαισθησία, ξηρότητα, δυσκολία / αδυναμία επίτευξης οργασμού, πόνο κατά τη διάρκεια του σεξ και μειωμένη λίμπιντο.
Διάγνωση
Ο σακχαρώδης διαβήτης τύπου 1 χαρακτηρίζεται από επαναλαμβανόμενη και επίμονη υπεργλυκαιμία, η οποία μπορεί να διαγνωστεί με μία ή περισσότερες από τις ακόλουθες απαιτήσεις:
- Γλυκόζη αίματος νηστείας ίσο ή μεγαλύτερο από 126 mg / dL (7,0 mmol / L)
- Γλυκόζη αίματος ίση ή μεγαλύτερη από 200mg / dl (11,1 mmol / L), 2 ώρες μετά την από του στόματος χορήγηση από του στόματος φορτίου ίση με 75 g γλυκόζης (δοκιμή ανοχής γλυκόζης)
- Συμπτώματα υπεργλυκαιμίας και διαγνωστική επιβεβαίωση (200mg / dL ή 11.1mmol / L)
- Γλυκοποιημένη αιμοσφαιρίνη (τύπου A1c) ίση ή μεγαλύτερη από 48mmol / mol.
ΣΗΜΕΙΩΣΗ Αυτά τα κριτήρια συνιστώνται από τον Παγκόσμιο Οργανισμό Υγείας (ΠΟΥ).
Ντεμπούτο
Περίπου ¼ των ατόμων με σακχαρώδη διαβήτη τύπου 1 ξεκινούν με διαβητική κετοξέωση. Αυτό ορίζεται ως "μεταβολική οξέωση που προκαλείται από" την αύξηση των κετονικών σωμάτων στο αίμα. αυτή η αύξηση προκαλείται με τη σειρά της από την αποκλειστική ενεργειακή χρήση λιπαρών οξέων και αμινοξέων.
Πιο σπάνια, ο σακχαρώδης διαβήτης τύπου 1 μπορεί να ξεκινήσει με υπογλυκαιμική κατάρρευση (ή κώμα). Αυτό οφείλεται στην υπερβολική παραγωγή ινσουλίνης σε λίγες στιγμές πριν από την τελική διακοπή.Αυτή είναι μια μάλλον επικίνδυνη περίσταση.
Διαφορική διάγνωση
Η διάγνωση άλλων τύπων διαβήτη γίνεται κάτω από διαφορετικές συνθήκες.
Για παράδειγμα, με συνηθισμένο screeneng, με τυχαία ανίχνευση υπεργλυκαιμίας και μέσω αναγνώρισης δευτερογενών συμπτωμάτων (κόπωση και οπτικές διαταραχές).
Ο διαβήτης τύπου 2 συχνά εντοπίζεται αργά για την εμφάνιση μακροπρόθεσμων επιπλοκών, όπως: εγκεφαλικό επεισόδιο, έμφραγμα του μυοκαρδίου, νευροπάθειες, έλκη στα πόδια ή δυσκολία στην επούλωση πληγών, οφθαλμικά προβλήματα, μυκητιασικές λοιμώξεις και τοκετός που υποφέρουν από μακροσωμία ή υπογλυκαιμία.
Ένα θετικό αποτέλεσμα, ελλείψει κατηγορηματικής υπεργλυκαιμίας, πρέπει σε κάθε περίπτωση να επιβεβαιωθεί από την επανάληψη ενός θετικού αποτελέσματος.
Η διαφορική διάγνωση μεταξύ σακχαρώδους διαβήτη τύπου 1 και τύπου 2, και οι δύο χαρακτηρίζονται από υπεργλυκαιμία, αφορά κυρίως την αιτία της μεταβολικής δυσλειτουργίας.
Ενώ στον τύπο 1 υπάρχει σημαντική μείωση της ινσουλίνης λόγω της καταστροφής των β -κυττάρων του παγκρέατος, στον τύπο 2 υπάρχει αντίσταση στην ινσουλίνη (απουσιάζει στον τύπο 1).
Ένας άλλος παράγοντας που χαρακτηρίζει τον σακχαρώδη διαβήτη τύπου 1 είναι η παρουσία αντισωμάτων που στοχεύουν στην καταστροφή των β -κυττάρων του παγκρέατος.
Ανίχνευση αυτοαντισωμάτων
Η εμφάνιση στο αίμα αυτοαντισωμάτων που συνδέονται με τον σακχαρώδη διαβήτη τύπου 1 έχει αποδειχθεί ότι είναι σε θέση να προβλέψει την εμφάνιση της νόσου ακόμη και πριν από την υπεργλυκαιμία.
Τα κύρια αυτοαντισώματα είναι:
- Αυτοαντισώματα κυττάρων νησιδίων
- Αυτοαντισώματα ινσουλίνης
- Αυτοαντισώματα που στοχεύουν στην ισομορφή 65 kDa της αποκαρβοξυλάσης γλουταμικού οξέος (GAD),
- Τυροσίνη-φωσφατάση αντι-ΙΑ-2 αυτοαντισώματα
- Μεταφορέας ψευδαργύρου 8 αυτοαντισώματα (ZnT8).
Εξ ορισμού, η διάγνωση του διαβήτη τύπου 1 ΔΕΝ ΜΠΟΡΕΙ να γίνει πριν από την εμφάνιση συμπτωμάτων και κλινικών σημείων. Ωστόσο, η εμφάνιση αυτοαντισωμάτων μπορεί ακόμη να οριοθετήσει μια κατάσταση "λανθάνοντος αυτοάνοσου διαβήτη".
Όλοι οι ασθενείς που εμφανίζουν ένα ή μερικά από αυτά τα αυτοαντισώματα δεν αναπτύσσουν σακχαρώδη διαβήτη τύπου 1. Ο κίνδυνος αυξάνεται καθώς αυξάνονται. Για παράδειγμα, με τρία ή τέσσερα διαφορετικά είδη αντισωμάτων επιτυγχάνεται επίπεδο κινδύνου 60- 100%.
Το χρονικό διάστημα μεταξύ της εμφάνισης αυτοαντισωμάτων στο αίμα και της εμφάνισης κλινικά διαγνωστέων σακχαρώδη διαβήτη τύπου 1 μπορεί να είναι δύο μήνες (βρέφη και μικρά παιδιά). από την άλλη πλευρά, σε ορισμένα άτομα μπορεί να χρειαστούν αρκετά χρόνια.
Μόνο η ανάλυση των αντιαντισωμάτων κατά των νησιδικών κυττάρων απαιτεί συμβατική ανίχνευση ανοσοφθορισμού, ενώ οι άλλες μετρώνται με συγκεκριμένες δοκιμές ραδιοδεσμεύσεως.
Πρόληψη και Θεραπεία
Ο σακχαρώδης διαβήτης τύπου 1 προς το παρόν δεν μπορεί να προληφθεί.
Μερικοί ερευνητές υποστηρίζουν ότι θα μπορούσε να αποφευχθεί εάν αντιμετωπιστεί σωστά στη λανθάνουσα αυτοάνοση φάση του, πριν ενεργοποιηθεί το ανοσοποιητικό σύστημα έναντι των β -κυττάρων του παγκρέατος.
Ανοσοκατασταλτικά φάρμακα
Φαίνεται ότι το κυκλοσπορίνη Α, ένας ανοσοκατασταλτικός παράγοντας, είναι σε θέση να εμποδίσει την καταστροφή των β -κυττάρων. Ωστόσο, η νεφρική τοξικότητα και άλλες παρενέργειες το καθιστούν εξαιρετικά ακατάλληλο για μακροχρόνια χρήση.
Αντισώματα αντι-CD3, συμπεριλαμβανομένων των τεπλιζουμάμπη και το "otelixizumab, φαίνεται να διατηρεί την παραγωγή ινσουλίνης. Ο μηχανισμός αυτού του φαινομένου οφείλεται πιθανώς στη διατήρηση ρυθμιστικών Τ κυττάρων. Αυτοί οι μεσολαβητές καταστέλλουν την ενεργοποίηση του ανοσοποιητικού συστήματος, διατηρούν την ομοιόσταση και την ανοχή των αυτο-αντιγόνων. Η διάρκεια αυτών των επιδράσεων είναι ακόμα άγνωστη
Τα αντισώματα αντι-CD20 του rituximab αναστέλλουν τα Β κύτταρα, αλλά οι μακροπρόθεσμες επιδράσεις είναι άγνωστες.
Διατροφή
Ορισμένες έρευνες έχουν δείξει ότι ο θηλασμός μειώνει τον κίνδυνο ανάπτυξης σακχαρώδους διαβήτη τύπου 1.
Η πρόσληψη βιταμίνης D 2000 IU στο πρώτο έτος της ζωής έχει αποδειχθεί ότι είναι προληπτική, αλλά η αιτιώδης σχέση μεταξύ του θρεπτικού συστατικού και της ασθένειας είναι ασαφής.
Τα παιδιά με αντισώματα κατά των πρωτεϊνών βήτα κυττάρων, όταν υποβάλλονται σε θεραπεία με βιταμίνη Β3 (ΡΡ ή νιασίνη), παρουσιάζουν δραστική μείωση της επίπτωσης τα πρώτα επτά χρόνια της ζωής τους.
Άγχος και κατάθλιψη
Το ψυχολογικό στρες που συνδέεται με τον τρόπο ζωής του διαβητικού τύπου 1 είναι σημαντικού μεγέθους. Δεν αποτελεί έκπληξη, οι επιπλοκές αυτής της παθολογίας περιλαμβάνουν επίσης καταθλιπτικά συμπτώματα και μείζονα κατάθλιψη.
Για να αποφευχθεί αυτό, υπάρχουν προληπτικά μέτρα που περιλαμβάνουν: άσκηση, χόμπι και συμμετοχή σε φιλανθρωπικές οργανώσεις.
Ινσουλίνη
Σε αντίθεση με τον σακχαρώδη διαβήτη τύπου 2, η διατροφή και η άσκηση δεν αποτελούν θεραπεία.
Για ενδοκρινική ανεπάρκεια, οι διαβητικοί τύπου 1 αναγκάζονται να κάνουν ένεση ινσουλίνης υποδορίως ή μέσω άντλησης.
Σήμερα, η ινσουλίνη είναι συνθετικής φύσης · στο παρελθόν, είχαν χρησιμοποιηθεί ορμόνες ζωικής προέλευσης (βοοειδή, άλογα, ψάρια κ.λπ.).
Υπάρχουν τέσσερις κύριοι τύποι ινσουλίνης:
- Γρήγορης δράσης: το "αποτέλεσμα εμφανίζεται σε 15" λεπτά, κορυφώνοντας μεταξύ 30 και 90 ".
- Βραχύχρονης δράσης: το "αποτέλεσμα εμφανίζεται σε 30" λεπτά, κορυφώνοντας μεταξύ 2 και 4 ωρών.
- Ενδιάμεση δράση: το αποτέλεσμα εμφανίζεται σε 1-2 ώρες, με κορυφή μεταξύ 4 και 10 ωρών.
- Μακράς δράσης: χορηγείται μία φορά την ημέρα, έχει αποτέλεσμα που εμφανίζεται σε 1-2 ώρες, με «παρατεταμένη δράση που διαρκεί για όλες τις 24.
ΠΡΟΣΟΧΗ! Η περίσσεια ινσουλίνης μπορεί να προκαλέσει υπογλυκαιμία (
Η διατροφική διαχείριση και η ανίχνευση γλυκόζης στο αίμα είναι δύο πολύ σημαντικοί παράγοντες που βοηθούν στην αποφυγή υπερβολικής και ελαττωματικής εξωγενούς ινσουλίνης.
Όσον αφορά τη διατροφή, ένας από τους ακρογωνιαίους λίθους είναι η καταμέτρηση των υδατανθράκων. για ό, τι αφορά τη γλυκαιμική εκτίμηση, ωστόσο, αρκεί η χρήση ηλεκτρονικής συσκευής (γλυκόμετρο).
Δείτε επίσης: Διατροφή σακχαρώδους διαβήτη τύπου 1.
Ο στόχος της διαιτητικής / ορμονικής διαχείρισης είναι να διατηρηθεί η γλυκαιμία γύρω στα 80-140mg / dl βραχυπρόθεσμα και η γλυκοποιημένη αιμοσφαιρίνη κάτω από το 7%, προκειμένου να αποφευχθούν μακροπρόθεσμες επιπλοκές.
Για περισσότερες πληροφορίες: Φάρμακα για τη θεραπεία του διαβήτη τύπου 1 "
Μεταμόσχευση παγκρέατος
Σε σακχαρώδη διαβήτη τύπου 1, ειδικά σε περιπτώσεις όπου η θεραπεία με ινσουλίνη είναι πιο δύσκολη, είναι επίσης δυνατή η μεταμόσχευση βήτα κυττάρων στο πάγκρεας.
Οι δυσκολίες σχετίζονται με την πρόσληψη συμβατών δοτών και τις παρενέργειες στη χρήση φαρμάκων κατά της απόρριψης.
Το ποσοστό επιτυχίας τα πρώτα 3 χρόνια (που ορίζεται ως ανεξαρτησία ινσουλίνης) εκτιμάται ότι είναι περίπου 44%.
Επιδημιολογία
Ο διαβήτης τύπου 1 αντιπροσωπεύει το 5-10% όλων των περιπτώσεων διαβήτη ή 11-22.000.000 παγκοσμίως.
Το 2006, ο σακχαρώδης διαβήτης τύπου 1 έπληξε 440.000 παιδιά κάτω των 14 ετών και ήταν η κύρια αιτία διαβήτη σε άτομα κάτω των 10 ετών.
Η διάγνωση του σακχαρώδους διαβήτη τύπου 1 αυξάνεται περίπου κατά 3% κάθε χρόνο.
Οι τιμές διαφέρουν πολύ από χώρα σε χώρα:
- Στη Φινλανδία, 57 περιπτώσεις ανά 100.000 ετησίως
- Στη Βόρεια Ευρώπη και τις Ηνωμένες Πολιτείες, 8-17 περιπτώσεις ανά 100.000 ετησίως
- Στην Ιαπωνία και την Κίνα, 1-3 περιπτώσεις ανά 100.000 ετησίως.
Οι Ασιάτες Αμερικανοί, οι Ισπανοαμερικανοί και οι Ισπανόφωνοι Αμερικανοί είναι πιο πιθανό να πάθουν σακχαρώδη διαβήτη τύπου 1 από τους μη Ισπανούς λευκούς.
Ερευνα
Η έρευνα για τον διαβήτη τύπου 1 χρηματοδοτείται από κυβερνήσεις, βιομηχανίες (π.χ. φαρμακευτικές εταιρείες) και φιλανθρωπικά ιδρύματα.
Επί του παρόντος, ο πειραματισμός κινείται σε δύο διαφορετικές κατευθύνσεις:
- Πολυδύναμα βλαστικά κύτταρα: Αυτά είναι κύτταρα που μπορούν να χρησιμοποιηθούν για τη δημιουργία πρόσθετων συγκεκριμένων βήτα κυττάρων. Το 2014, ένα πείραμα σε ποντίκια έδωσε ένα θετικό αποτέλεσμα, αλλά, πριν αυτές οι τεχνικές μπορέσουν να χρησιμοποιηθούν σε ανθρώπους, χρειάζεται περισσότερη έρευνα.
- Εμβόλιο: Τα εμβόλια για τη θεραπεία ή την πρόληψη του διαβήτη τύπου 1 έχουν σχεδιαστεί για να προκαλούν ανοσολογική ανοχή στα β -κύτταρα του παγκρέατος και στην ινσουλίνη. Μετά από ορισμένα ανεπιτυχή αποτελέσματα, προς το παρόν δεν υπάρχει εμβόλιο που να λειτουργεί. Νέα πρωτόκολλα έχουν ξεκινήσει από το 2014.




.jpg)