Ας θυμηθούμε εν συντομία ότι η ινσουλίνη είναι μια βασική ορμόνη που επιτρέπει τη διέλευση της γλυκόζης από το αίμα στα κύτταρα, εμποδίζοντας την αύξηση της συγκέντρωσης στο αίμα της (γλυκαιμία). Δεν χρειάζονται όλα τα κύτταρα του σώματος ινσουλίνη για να απορροφήσουν τη γλυκόζη. είναι απαραίτητο για τους μυς και τον λιπώδη ιστό, οι οποίοι από μόνοι τους αντιπροσωπεύουν περίπου το 60% της μάζας του σώματος.
Σε απάντηση στην αντίσταση στην ινσουλίνη, το σώμα δημιουργεί έναν αντισταθμιστικό μηχανισμό που βασίζεται στην αυξημένη απελευθέρωση ινσουλίνης · σε αυτές τις περιπτώσεις, μιλάμε για υπερινσουλιναιμία, δηλαδή υψηλά επίπεδα της ορμόνης στο αίμα.Εάν στα αρχικά στάδια αυτή η αντιστάθμιση είναι σε θέση να διατηρήσει τη γλυκόζη στο αίμα σε φυσιολογικά επίπεδα (ευγλυκαιμία), σε προχωρημένο στάδιο τα κύτταρα του παγκρέατος που είναι υπεύθυνα για την παραγωγή ινσουλίνης δεν είναι σε θέση να προσαρμόσουν τη σύνθεσή του. το αποτέλεσμα είναι αύξηση της γλυκόζης στο αίμα μετά το γεύμα.

Τέλος, σε πλήρη φάση, η περαιτέρω μείωση της συγκέντρωσης ινσουλίνης στο πλάσμα - λόγω της προοδευτικής εξάντλησης των β -κυττάρων του παγκρέατος - καθορίζει την εμφάνιση υπεργλυκαιμίας ακόμη και σε συνθήκες νηστείας.
Δεν αποτελεί έκπληξη, επομένως, ότι η αντίσταση στην ινσουλίνη είναι συχνά ο προθάλαμος του διαβήτη.
Για να κατανοήσουμε τους βιολογικούς λόγους πίσω από αυτήν την αρνητική εξέλιξη, είναι απαραίτητο να έχουμε επαρκή γνώση για τους ρυθμιστικούς μηχανισμούς της γλυκαιμίας και για τις ορμόνες που συμμετέχουν σε αυτήν. Εν συντομία, η αντίσταση στην ινσουλίνη καθορίζει:
- αύξηση της υδρόλυσης των τριγλυκεριδίων στον λιπώδη ιστό, με αύξηση των λιπαρών οξέων στο πλάσμα.
- μείωση της πρόσληψης γλυκόζης στους μυς, με επακόλουθη μείωση των εναποθέσεων γλυκογόνου.
- μεγαλύτερη ηπατική σύνθεση γλυκόζης ως απάντηση στην «αυξημένη συγκέντρωση λιπαρών οξέων στο αίμα και την εξαφάνιση των διαδικασιών που το αναστέλλουν · κατά συνέπεια υπάρχει αύξηση των επιπέδων γλυκαιμίας νηστείας.
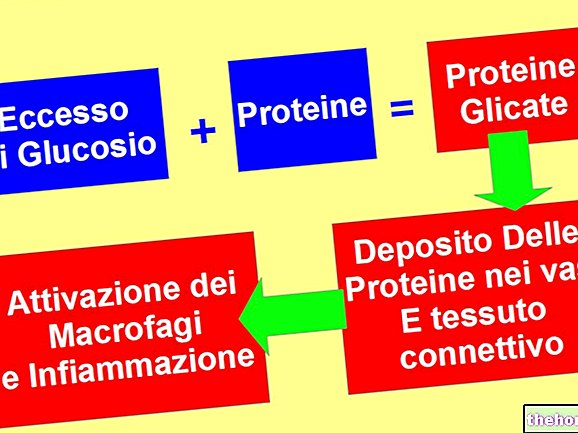
- Πιστεύεται ότι η αντισταθμιστική υπερινσουλιναιμία καθιστά το β-κύτταρο ανίκανο να ενεργοποιήσει όλους εκείνους τους μοριακούς μηχανισμούς που είναι απαραίτητοι για τη σωστή λειτουργία του και τη φυσιολογική του επιβίωση. Η μειωμένη λειτουργικότητα των παγκρεατικών κυττάρων που είναι υπεύθυνα για τη σύνθεση ινσουλίνης ανοίγει τις πόρτες στον σακχαρώδη διαβήτη τύπου II
Ο μυϊκός ιστός αντιπροσωπεύει το κύριο σημείο της περιφερικής αντίστασης στην ινσουλίνη · ωστόσο, κατά τη διάρκεια της σωματικής δραστηριότητας αυτός ο ιστός χάνει την εξάρτησή του από την ινσουλίνη και η γλυκόζη είναι σε θέση να εισέλθει στα μυϊκά κύτταρα ακόμη και παρουσία ιδιαίτερα χαμηλών επιπέδων ινσουλίνης.
, κορτιζόλη και γλυκαγόνη, ικανά να ανταγωνιστούν τη δράση της ινσουλίνης, στο σημείο να προσδιορίζουν την αντίσταση στην ινσουλίνη όταν υπάρχει σε περίσσεια (όπως συμβαίνει συνήθως στο σύνδρομο Cushing).
Οι τρόποι με τους οποίους αυτές οι ορμόνες αντιτίθενται στην ινσουλίνη είναι οι πιο διαφορετικοί: για παράδειγμα, μπορούν να δράσουν στους υποδοχείς ινσουλίνης μειώνοντας τον αριθμό τους (αυτό συμβαίνει στην περίπτωση της GH) ή στη μεταγωγή του σήματος που μπολιάστηκε από τον δεσμό ινσουλίνης-υποδοχέα ( Αυτή η τελευταία βιολογική δράση συνίσταται στην ανακατανομή των μεταφορέων γλυκόζης GLUT4 * από το ενδοκυτταρικό διαμέρισμα στην μεμβράνη πλάσματος. όλα αυτά επιτρέπουν την αύξηση της παροχής γλυκόζης.Ακόμα και η εξωγενής παροχή αυτών των ορμονών (για παράδειγμα κορτιζόνη ή αυξητική ορμόνη) μπορεί να καθορίσει την αντίσταση στην ινσουλίνη. Μπορεί επίσης να υπάρχουν γενετικές αιτίες που προκαλούνται από μεταλλάξεις στον υποδοχέα ινσουλίνης. Στις περισσότερες περιπτώσεις, ωστόσο, τα αίτια της αντίστασης στην ινσουλίνη δεν είναι σαφώς προσδιορίσιμα.
Εκτός από το αναπόφευκτο κληρονομικό συστατικό, στις περισσότερες περιπτώσεις η αντίσταση στην ινσουλίνη επηρεάζει άτομα που πάσχουν από ασθένειες και καταστάσεις όπως η υπέρταση, η παχυσαρκία (ιδίως το ανδροειδές ή κοιλιακό), η εγκυμοσύνη, το λιπώδες ήπαρ, το μεταβολικό σύνδρομο, η χρήση αναβολικών στεροειδών, η αθηροσκλήρωση, σύνδρομο πολυκυστικών ωοθηκών, υπερανδρογονισμός και δυσλιπιδαιμία (υψηλές τιμές τριγλυκεριδίων και LDL χοληστερόλης που σχετίζονται με μειωμένη ποσότητα HDL χοληστερόλης). Αυτές οι καταστάσεις, που σχετίζονται με το αναπόφευκτο γενετικό συστατικό, αντιπροσωπεύουν επίσης πιθανές αιτίες / συνέπειες της αντίστασης στην ινσουλίνη και είναι σημαντικές για τη διάγνωσή του.
.
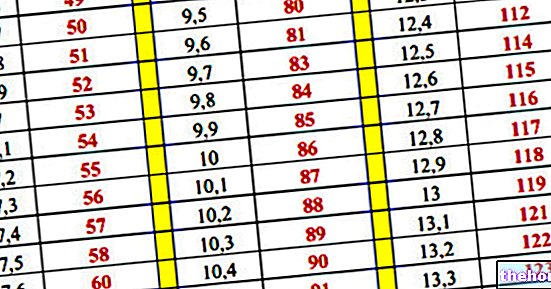
Μερικές φορές χρησιμοποιείται επίσης η κλασική γλυκαιμική καμπύλη, η οποία παρουσία αντίστασης στην ινσουλίνη παρουσιάζει μια σχετικά φυσιολογική τάση, μόνο για να παρουσιάσει - μετά από αρκετές ώρες - μια ταχεία μείωση της γλυκαιμίας (λόγω υπερινσουλιναιμίας).
Το Επίσης χρήσιμα είναι τα βοηθήματα που μπορούν να μειώσουν ή να επιβραδύνουν την εντερική απορρόφηση σακχάρων (ακαρβόζη και συμπληρώματα ινών όπως γλυκομαννάνη και ψύλλιο). Ορισμένα φάρμακα που χρησιμοποιούνται στη θεραπεία του διαβήτη, όπως η μετφορμίνη, έχουν επίσης αποδειχθεί αποτελεσματικά στη θεραπεία αντίσταση στην ινσουλίνη? Ωστόσο, είναι πολύ σημαντικό να παρέμβουμε πρώτα απ 'όλα στη διατροφή και το επίπεδο φυσικής δραστηριότητας, καταφεύγοντας σε φαρμακευτική θεραπεία μόνο όταν οι αλλαγές στον τρόπο ζωής δεν επαρκούν.* Τα κύτταρα των μυών και του λιπώδους ιστού «απορροφούν» τη γλυκόζη του αίματος μέσω της μεμβράνης του πλάσματος. Πρόκειται για μια διαδικασία διευκόλυνσης της διάχυσης που πραγματοποιείται από μια οικογένεια μεταφορέων γλυκόζης, εν μέρει παρούσα στην κυτταρική επιφάνεια (GLUT1) και εν μέρει μετατοπίζεται στη μεμβράνη σε απόκριση διαφορετικών ερεθισμάτων (GLUT4). Μεταξύ αυτών των ερεθισμάτων, το πιο ισχυρό και γνωστό είναι η ινσουλίνη.