Γενικότητα
Η γλυκαιμία μετά το γεύμα είναι μια αριθμητική τιμή που υποδεικνύει πόση γλυκόζη υπάρχει στο αίμα δύο ώρες μετά το τέλος του γεύματος.
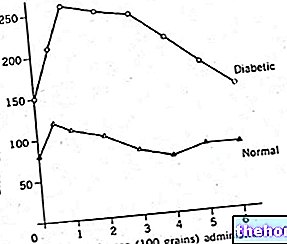
Μετά από 60-120 λεπτά από την ολοκλήρωση ενός σημαντικού γεύματος (άφθονο πρωινό, μεσημεριανό ή βραδινό), τα επίπεδα γλυκαιμίας καταγράφουν τις μέγιστες κορυφές της ημέρας. Αυτό το φαινόμενο, απολύτως φυσιολογικό εντός ορισμένων ορίων, συνδέεται με την είσοδο στην κυκλοφορία της γλυκόζης που προέρχεται από την πέψη των υδατανθράκων και απορροφάται στο έντερο.
Η μεταγευματική γλυκαιμία ελέγχεται από την ινσουλίνη που εκκρίνεται από το πάγκρεας, προκειμένου να ευνοήσει την είσοδο της γλυκόζης στο αίμα στα κύτταρα, τα οποία τη χρησιμοποιούν για ενεργειακούς σκοπούς ή τη μετατρέπει - ειδικά στο ήπαρ - σε μεταβολικό απόθεμα (με τη μορφή γλυκογόνου ή / και τριγλυκερίδια).
Έτσι, σε υγιή άτομα, τα μεταγευματικά επίπεδα γλυκαιμίας σπάνια ανεβαίνουν πάνω από 140 mg / dl (7,8 mmol / l) και στη συνέχεια επιστρέφουν στα αρχικά επίπεδα εντός 3-5 ωρών από την κατάποση τροφής.
Μεταγευματική υπογλυκαιμία, σε βάθος άρθρο.
Κίνδυνοι υγείας
Σε άτομα με εμφανή διαβήτη ή σε κατάσταση μειωμένης ανοχής στη γλυκόζη (IGT), ο μηχανισμός που μόλις περιγράφηκε δεν λειτουργεί σωστά. Κατά συνέπεια, η μεταγευματική γλυκαιμία ανεβαίνει πάνω από τα επίπεδα που θεωρούνται φυσιολογικά, συνορεύοντας με την παθολογική.
Με την πάροδο του χρόνου, η επανάληψη των μεταγευματικών υπεργλυκαιμικών φαινομένων καταλήγει να βλάπτει τα μάτια, τα νεφρά, τα νεύρα και τα αιμοφόρα αγγεία. Συγκεκριμένα, μια "υψηλή μεταγευματική γλυκαιμία σχετίζεται με την ανάπτυξη επιπλοκών του διαβήτη, τόσο τύπου πρώτου όσο και δεύτερου τύπου. Μεταξύ των πιο σοβαρών είναι η νευροπάθεια, η νεφρική ανεπάρκεια, η απώλεια όρασης, οι μακροαγγειακές παθήσεις και οι ακρωτηριασμοί. Μέχρι πριν από μερικά χρόνια, η πρόληψη αυτών των επιπλοκών, και η θεραπεία του ίδιου του διαβήτη, επικεντρώθηκε κυρίως στη μείωση των επιπέδων HbA1c (γλυκοζυλιωμένη αιμοσφαιρίνη) και στον έλεγχο της γλυκόζης στο πλάσμα νηστείας. Σήμερα, ωστόσο, η θεραπεία στοχεύει επίσης στη μείωση των μεταγευματικών γλυκαιμικών εξορμήσεων, θεωρείται εξίσου σημαντική - αν όχι ακόμη πιο σημαντική - για την επίτευξη του βέλτιστου γλυκαιμικού ελέγχου και για την πρόληψη επιπλοκών, ιδιαίτερα μακροαγγειακής φύσης. Οι τελευταίες είναι υπεύθυνες για την καθαρή αύξηση της θνησιμότητας από ασθένειες όπως έμφραγμα του μυοκαρδίου και εγκεφαλικό επεισόδιο ο υγιής πληθυσμός.
Ο Παγκόσμιος Οργανισμός Υγείας ορίζει την κανονική ανοχή στη γλυκόζη ως γλυκαιμικές τιμές κάτω από 140 mg / dl (7,8 mmol / l) δύο ώρες μετά την κατάποση φορτίου γλυκόζης 75 g, στο πλαίσιο προφορικής δοκιμής ανοχής γλυκόζης. Σε αυτές τις οδηγίες, η μεταγευματική υπεργλυκαιμία ορίζεται ως επίπεδα άνω των 140 mg / dL (7,8 mmol / L) δύο ώρες μετά την κατάποση τροφής.
Η μεταγευματική υπεργλυκαιμία ξεκινά πριν από τον διαβήτη τύπου 2, όταν ο ασθενής βρίσκεται ακόμη σε προδιαβητική κατάσταση, που ορίζεται ως διαταραχή της ανοχής στη γλυκόζη.
Πώς μετριέται;

Θεραπεία
Τι πρέπει να κάνετε για να μειώσετε τα επίπεδα γλυκόζης στο αίμα μετά το φαγητό
Οι διατροφικές παρεμβάσεις, η φυσική δραστηριότητα και ο έλεγχος του σωματικού βάρους είναι οι ακρογωνιαίοι λίθοι της αποτελεσματικής διαχείρισης του διαβήτη, επίσης από προληπτικής πλευράς.
Όπως αναφέρθηκε στο προηγούμενο κεφάλαιο, ο σκοπός αυτών των παρεμβάσεων - πιθανώς βοηθούμενων από συγκεκριμένες φαρμακολογικές θεραπείες - είναι να επιτευχθούν τα βέλτιστα επίπεδα γλυκαιμίας, όχι μόνο σε συνθήκες νηστείας (<100 mg / dl ή 5,5 mmol / l), αλλά και μετά τη γεύμα (<140 mg / dl ή 7,8 mmol / l).
Οι δίαιτες χαμηλού γλυκαιμικού δείκτη (GI) είναι ευεργετικές για τον έλεγχο της γλυκόζης στο πλάσμα μετά το γεύμα. Αυτές οι διαιτητικές στρατηγικές βασίζονται στην επικρατούσα κατανάλωση τροφών πλούσιων σε φυτικές ίνες (λαχανικά, όσπρια και φρούτα χωρίς ζάχαρη), σε αντίθεση με τη συγκράτηση τροφών πλούσιων σε σύνθετους υδατάνθρακες (ζυμαρικά al dente, ρύζι, ψωμί ολικής αλέσεως, αρτοσκευάσματα και δημητριακά γενικά , πατάτες, κόνδυλοι, κάστανα) και την αποφυγή απλών σακχάρων (σακχαρόζη, λευκό ψωμί, μέλι, γλυκά, σνακ, ζαχαρούχα ποτά κ.λπ.). Στην «πρακτική εφαρμογή του γλυκαιμικού δείκτη, ωστόσο, η έννοια του γλυκαιμικού φορτίου πρέπει Δεν πρέπει να ξεχνάμε, δεδομένου του προϊόντος μεταξύ της περιεκτικότητας σε υδατάνθρακες της δίαιτας και του μέσου GI της, είναι συνεπώς απαραίτητο να επικεντρωθούμε τόσο στην επιλογή υδατανθράκων με τον χαμηλότερο γλυκαιμικό δείκτη όσο και στην ποσοτική τους μέτρηση.
Διάφοροι φαρμακολογικοί παράγοντες μειώνουν κατά προτίμηση τη μεταγευματική γλυκόζη πλάσματος. Αυτή η κατηγορία περιλαμβάνει αναστολείς της "α-γλυκοσιδάσης (ακαρβόζη), των γλινιδίων (εκκριταγωγών ινσουλίνης ταχείας δράσης) και φυσικά της" ινσουλίνης (ανάλογα ινσουλίνης ταχείας δράσης, διφασικών [προαναμειγμένων] ινσουλινών, εισπνεόμενης ινσουλίνης, ινσουλίνης κανονικής ανθρώπινης). Επιπλέον, νέες θεραπευτικές κατηγορίες για τη θεραπεία της μεταγευματικής γλυκόζης στο πλάσμα σε διαβητικούς ασθενείς-μεταξύ των οποίων θυμόμαστε τα ανάλογα της αμυλίνης, παράγωγα του πεπτιδίου-1 που μοιάζει με γλυκαγόνη [GLP-1] και αναστολείς της διπεπτιδυλικής πεπτιδάσης-4 [DPP -4] - έχει αποδειχθεί ότι φέρνει σημαντικά οφέλη στη μείωση των γλυκαιμικών εξορμήσεων μετά τα γεύματα. Αυτές οι θεραπείες ελέγχουν τη νηστεία και τη μεταγευματική γλυκαιμία ενεργώντας στο έλλειμμα των παγκρεατικών και εντερικών ορμονών, οι οποίες επηρεάζουν την έκκριση ινσουλίνης και γλυκαγόνης, την αίσθηση κορεσμού και γαστρικής κένωσης.

.jpg)