Γενικότητα
Το MOC, ή Μηχανογραφημένη Ορυκτομετρία Οστών, είναι ένα διαγνωστικό τεστ που μετρά τα επίπεδα ασβεστίου και άλλων μετάλλων στα οστά του ανθρώπινου σκελετού.

Υπάρχουν διάφοροι τύποι MOC. Ο πιο συνηθισμένος τύπος είναι το MOC DEXA. το MOC DEXA μετρά το BDM χρησιμοποιώντας όργανο ακτίνων Χ.
Το MOC ενδείκνυται κυρίως για: τη διάγνωση της οστεοπενίας ή της οστεοπόρωσης, την αξιολόγηση της επίδρασης των θεραπειών για την οστεοπενία ή την οστεοπόρωση και την παρακολούθηση όλων εκείνων των καταστάσεων που μπορούν να προκαλέσουν οστεοπενία ή δευτεροπαθή οστεοπόρωση.
Το MOC δεν απαιτεί ειδική προετοιμασία, διαρκεί από 20 έως 30 λεπτά και δεν απαιτεί νοσηλεία.
Τυπικά, τα αποτελέσματα του MOC είναι έτοιμα 2-3 ημέρες μετά την πραγματοποίηση της εξέτασης.
Τι είναι το MOC;
Το MOC είναι ένα διαγνωστικό τεστ για τη μέτρηση των επιπέδων ασβεστίου και άλλων μετάλλων στα οστά του ανθρώπινου σκελετού.
Μέσω του MOC, οι γιατροί εκτιμούν τη λεγόμενη οστική πυκνότητα (BDM, από τα αγγλικά) Πυκνότητα μάζας οστού).
Η οστική πυκνότητα είναι ένα μέτρο της ποσότητας ορυκτών (οστική οστική μάζα) που περιέχονται σε ένα κυβικό εκατοστό οστού (όγκος).
ΤΙ ΕΝΔΕΙΞΕΙ ΟΡΥΚΤΙΚΗ ΚΑΙ ΟΣΤΙΚΗ ΠΥΚΝΟΤΗΤΑ;
Η οστική πυκνότητα είναι ένας δείκτης αντοχής των οστών στα κατάγματα: χαμηλότερες από τις φυσιολογικές τιμές BDM είναι ενδεικτικές μιας συγκεκριμένης ευθραυστότητας των οστών και μιας συγκεκριμένης ευαισθησίας, από την πλευρά του σκελετού, σε κατάγματα.
ΤΙ ΣΗΜΑΙΝΕΙ Η MOC;
Το ακρωνύμιο MOC είναι το αρκτικόλεξο Computerized Bone Mineralometry.
Τύποι
Υπάρχουν διάφοροι τύποι MOC. Αυτό που διακρίνει κάθε τύπο MOC είναι η τεχνική μέτρησης της οστικής πυκνότητας των οστών.
Ο πιο συνηθισμένος τύπος και αυτός στον οποίο τα επόμενα κεφάλαια αυτού του άρθρου θα αναφέρονται μόνο με τον όρο MOC, είναι το λεγόμενο MOC DEXA. Γνωστό και ως Double Energy Energy X-ray Absorbimetry (στα Αγγλικά Απορρόφηση με ακτίνες Χ διπλής ενέργειας), το MOC DEXA παρέχει, για τον ποσοτικό προσδιορισμό της οστικής πυκνότητας, τη χρήση ακτίνων Χ σε δύο διαφορετικά επίπεδα ενέργειας.
Μεταξύ των τύπων που χρησιμοποιούνται λιγότερο, σε σύγκριση με το MOC DEXA, σημειώνουμε:
- Το SPA, δηλαδή η απορρόφηση μονής δέσμης φωτονίων. Περιλαμβάνει τη χρήση ραδιενεργού ουσίας. Είναι μια τεχνική μέτρησης που ήταν περισσότερο στη μόδα στο παρελθόν.
- Η DPA, δηλαδή η απορρόφηση διπλής φωτονικής δέσμης. Όπως και η προηγούμενη SPA, προβλέπει τη χρήση ραδιενεργού ουσίας. Είναι μια ολοένα και λιγότερο εφαρμόσιμη τεχνική μέτρησης.
- Ποσοτική Υπολογιστική Τομογραφία. Γνωστό και ως MOC QTC, λειτουργεί παρόμοια με την κανονική Υπολογιστική Αξονική Τομογραφία.
- Ποσοτικός υπέρηχος οστού. Γνωστός και ως MOC QUS, περιλαμβάνει τη χρήση υπερήχων, που δεν είναι καθόλου επιβλαβείς για τον άνθρωπο.
Η διαγνωστική του δύναμη, ωστόσο, είναι χαμηλότερη από εκείνη των προηγούμενων τύπων MOC.
Χρήσεις
Το MOC είναι μια δοκιμή που υποδεικνύεται για διάφορους σκοπούς, συμπεριλαμβανομένων:
- Η διάγνωση καταστάσεων όπως η οστεοπόρωση και η οστεοπενία, οι οποίες χαρακτηρίζονται από μείωση, σε σύγκριση με τα επίπεδα που θεωρούνται φυσιολογικά, στην οστική πυκνότητα.
- Αξιολόγηση του τρόπου και της αποτελεσματικότητας των φαρμάκων για τις προαναφερθείσες συνθήκες. Η γνώση του πόσο αποτελεσματική είναι μια συγκεκριμένη φαρμακευτική θεραπεία είναι χρήσιμη για τον γιατρό για να καταλάβει εάν είναι ή όχι απαραίτητη η αλλαγή.
- Παρακολούθηση των σκελετικών επιδράσεων της παρατεταμένης πρόσληψης κορτικοστεροειδών φαρμάκων (π.χ. πρεδνιζόνη). Τα κορτικοστεροειδή είναι ισχυρά αντιφλεγμονώδη, η χρήση των οποίων για μεγάλα χρονικά διαστήματα μπορεί να έχει πολλές παρενέργειες, συμπεριλαμβανομένης της οστεοπενίας ή της οστεοπόρωσης.
- Η εκτίμηση του πόσο ένα άτομο κινδυνεύει από σκελετικά κατάγματα.
- Παρακολούθηση καταστάσεων οι οποίες, μεταξύ των διαφόρων συμπτωμάτων που προκαλούνται, καθορίζουν επίσης μείωση της οστικής πυκνότητας των οστών (οστεοπενία ή δευτερογενής οστεοπόρωση). Οι εν λόγω συνθήκες περιλαμβάνουν: πολλαπλό μυέλωμα, σύνδρομο Cushing, υπερθυρεοειδισμό, υπερπαραθυρεοειδισμό, πρόωρη εμμηνόπαυση, ανεπάρκεια βιταμίνης D και αλκοολισμό.
ΟΣΤΕΟΠΟΡΩΣΗ ΚΑΙ ΟΣΤΕΟΠΕΝΙΑ
Η οστεοπόρωση είναι μια συνηθισμένη συστηματική ασθένεια του σκελετού, η οποία προκαλεί ισχυρή εξασθένηση των οστών. Αυτή η εξασθένηση προέρχεται από την επιδείνωση της μικροαρχιτεκτονικής του οστικού ιστού και τη συνακόλουθη μείωση της οστικής ορυκτής μάζας. Λόγω της προαναφερθείσας αποδυνάμωσης των οστών, τα οστά των ατόμων με οστεοπόρωση είναι πιο εύθραυστα και επιρρεπή σε κατάγματα.
Η οστεοπενία είναι μια πολύ παρόμοια κατάσταση με την οστεοπόρωση. Για να το διακρίνουμε από το τελευταίο είναι ο χαμηλότερος βαθμός μείωσης της οστικής πυκνότητας των οστών και ο συνακόλουθος χαμηλότερος κίνδυνος σπαστικών καταγμάτων.Με άλλα λόγια, η οστεοπενία είναι μια ήπια μορφή οστεοπόρωσης.
Η οστεοπενία και η οστεοπόρωση είναι δύο τυπικές καταστάσεις της τρίτης ηλικίας: στον γυναικείο πληθυσμό, είναι ιδιαίτερα συχνή από την ηλικία των 65 ετών και μετά, στον ανδρικό πληθυσμό, ωστόσο, είναι ιδιαίτερα συχνή από την ηλικία των 70 ετών και μετά.
Η τάση των ηλικιωμένων να αναπτύσσουν οστεοπενία και οστεοπόρωση είναι ο λόγος που οι γιατροί συνιστούν στις γυναίκες ηλικίας 65 ετών και άνω με προηγούμενο ιστορικό κατάγματος και στους άνδρες ηλικίας 70 ετών και άνω με ιστορικό κατάγματος. MOC κάθε δύο χρόνια.
- Οικογενειακή προδιάθεση για μείωση της οστικής πυκνότητας των οστών
- Μείωση των επιπέδων οιστρογόνων στις γυναίκες και μείωση της τεστοστερόνης στους άνδρες
- Κατάχρηση αλκόολ
- Καπνός τσιγάρου
- Κακή πρόσληψη ασβεστίου στη διατροφή
- Νευρική ανορεξία
- Υπερβολική λεπτότητα
- Η καθιστική ζωή
- Η προχωρημένη ηλικία
Παρασκευή
Το MOC δεν απαιτεί ιδιαίτερη προετοιμασία.
Στην πραγματικότητα, το μόνο προπαρασκευαστικό μέτρο, στο οποίο πρέπει να συμμορφώνονται οι ασθενείς, αφορά τα ρούχα που πρέπει να φορούν την ημέρα της εξέτασης και συνίσταται στην αποφυγή κάθε ρουχισμού ή αξεσουάρ (π.χ. κολιέ, σκουλαρίκια κ.λπ.) με μεταλλικά μέρη.
Διαδικασία
Συνήθως, οι χώροι όπου λαμβάνει χώρα το MOC είναι το ακτινολογικό τμήμα νοσοκομείων ή νοσοκομειακών κλινικών που ειδικεύονται στην ακτινολογία και τις διαγνωστικές τεχνικές απεικόνισης.
Το πρώτο μέρος της διαδικασίας συνίσταται στη διαμονή και τοποθέτηση του ασθενούς, στο τραπέζι σε συνδυασμό με το όργανο εκπομπής ακτίνων Χ, απαραίτητο για τη μέτρηση της οστικής πυκνότητας των οστών.
Για την επιτυχία της εξέτασης, ο ασθενής πρέπει να διατηρήσει τη θέση που έχει επιβάλει ο ακτινολόγος ή ο ακτινολόγος.
Εκτός εάν υποδεικνύεται διαφορετικά, το γδύσιμο δεν προβλέπεται.
Μόλις ολοκληρωθεί η τοποθέτηση, μπορεί να ξεκινήσει το δεύτερο μέρος της διαδικασίας, το οποίο συνίσταται στην έκθεση του ασθενούς σε ακτινογραφίες.
Μετά την έκθεση, το τεστ μπορεί να θεωρηθεί περατωμένο.Έτσι ο ασθενής μπορεί να σηκωθεί από το τραπέζι στο οποίο ήταν ξαπλωμένος και να επιστρέψει αμέσως στο σπίτι.
ΤΙ ΣΥΜΒΑΙΝΕΙ ΚΑΤΑ ΤΗΝ ΕΚΘΕΣΗ ΑΚΤΙΝΩΝ Χ;
Χωρίς πάρα πολλές λεπτομέρειες, στο χτύπημα του σώματος του ασθενούς, οι ακτίνες Χ απορροφώνται, εν μέρει, από τους μαλακούς ιστούς και εν μέρει από τους ιστούς των οστών.
Ενώ η πρόσληψη μαλακών ιστών είναι άχρηστη για διαγνωστικούς σκοπούς, η πρόσληψη οστού είναι αυτό που απαιτείται για τον ποσοτικό προσδιορισμό της οστικής πυκνότητας των οστών.
Αυτή η απορρόφηση, στην πραγματικότητα, ποικίλλει σε σχέση με την οστική ορυκτή μάζα του εξεταζόμενου ατόμου.
ΣΕ ΠΟΙΑ ΟΣΤΑ ΓΙΝΕΤΑΙ Η ΜΕΤΡΗΣΗ ΟΡΥΚΤΙΚΗΣ ΠΥΚΝΟΤΗΤΑΣ;
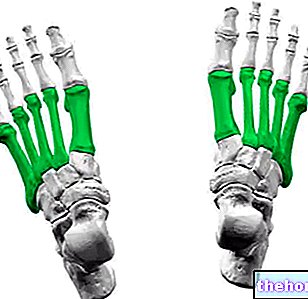
Με αφορμή το MOC, τα οστά από τα οποία οι γιατροί λαμβάνουν γενικά τις τιμές οστικής πυκνότητας ενός ατόμου είναι: οι σπόνδυλοι της σπονδυλικής στήλης, τα οστέινα τμήματα που αποτελούν τις δύο αρθρώσεις του ισχίου, το πιο σημαντικό θωρακικό οστά, η «ωλένη και η ακτίνα του αντιβραχίου, οι φάλαγγες των δακτύλων των ποδιών ή των χεριών και το οστό της φτέρνας.


-cos-come-si-svolge.jpg)